
Por Alícia Matsuda, Artur Abramo, Davi Madorra, Julia Alencar, Marina Giannini e Pedro Morani
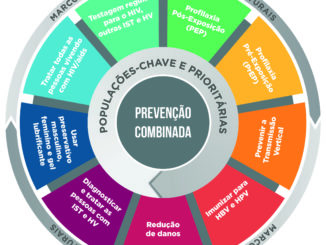
A profilaxia pré-exposição (PrEP) consiste no uso de medicamento anti-HIV de maneira programada para evitar uma infecção; em caso de exposição ao vírus, o remédio não permite que ele se instale no organismo. O medicamento, disponível no SUS em comprimido, e nas redes privadas na versão injetável, chamada de Cabotegravir, se mostra a forma mais eficaz de evitar a contaminação, quando comparado com outras indicações profiláticas que surgiram a partir das décadas de 1980 e 1990, com a epidemia de HIV/AIDS.
“No começo da epidemia de aids, haviam poucas opções de prevenção, as pessoas orientavam muitas vezes a abstinência sexual e outras o uso de preservativos. Sabemos que a abstinência sexual é quase impossível de ser praticada. Já o preservativo, mesmo que seja lembrado e usado em todas as relações, ainda assim pode romper, por exemplo, e aquela prevenção que você tinha naquele momento não valeu de nada”, explica o médico infectologista Dyemison Pinheiro, do Centro de Referência e Treinamento em IST/aids.
Na década de 2010, estudos passaram a mostrar que o uso de anti-retrovirais, medicamentos que têm efeito contra o HIV, poderiam ser efetivos na profilaxia pré-exposição (PrEP) ou pós-exposição (PEP). A partir daí, abriu-se um leque maior de prevenção contra a infecção, o que auxilia numa tentativa de alcançar o mais próximo possível de 100% de proteção. Mais de 40 anos após os primeiros casos registrados, o tempo distancia os jovens da gravidade da infecção: “É difícil para a minha geração, eu incluso, compreender as dimensões da epidemia do HIV. Quase uma geração inteira de pessoas LGBTQIA+ se foi por causa disso”, relembra o estudante Pedro Cunha, de 19 anos, que faz uso da medicação, “Olhar pra trás e ver que evoluímos tanto, que hoje em dia temos um método de prevenção tão eficaz e disponibilizado de forma gratuita, genuinamente me emociona.”

A quebra da proteção se dá após três dias sem a ingestão do medicamento, sejam eles sequenciais ou não, dentro de um período de sete dias. A sequência da ingestão deve ser respeitada por causa do tempo de vida do vírus: “Caso eu me exponha ao HIV, mas tomo PrEP, o vírus vai entrar no meu organismo e vai ficar por ali. Ele vai precisar se acoplar em algumas células, só que elas estarão ocupadas pela medicação. E aí ele não vai achar local nenhum para se fixar e logo vai morrer porque tem uma vida muito curta, de três a 72 horas”, alerta o infectologista.
Para além da PrEP de uso contínuo, há opções que se adequam aos indivíduos que conseguem planejar suas relações. É o caso de Cunha: “Eu tomo PrEP sob demanda, acaba sendo mais fácil de lembrar de tomar. Fiquei sem tomar só uma vez, porque tinham sobrado alguns comprimidos e eles estavam vencidos, mas fui no posto pegar mais rapidamente”. Nesse caso, é feita a ingestão de dois comprimidos de duas a 24h antes da relação, um após 24h da relação e mais um 48h depois do ato, completando as 72h de possível acoplamento do vírus. “Eu fico emocionado com a praticidade da PrEP”, assume o estudante.
Porém, pessoas designadas do sexo feminino ao nascer, ou pessoas trans femininas que fazem uso de hormonização não podem fazer uso desse método, porque os hormônios femininos podem reduzir a quantidade do anti-viral no organismo e prejudicar a proteção. “O mais importante é reconhecer sua vida sexual para decidir o que é melhor para você”, aponta Pinheiro.
Visando à facilitação do acesso ao medicamento, o CTR-IST/aids oferece flexibilidade de atendimento, disponibilizando testes e reposições sem agendamento prévio. Joaquim Spagnuolo, enfermeiro no CTR-IST/aids, comenta como a mudança do perfil de usuários motivou essa flexibilização: “Quando surgiu a PrEP, a maioria dos usuários eram homens que fazem sexo com homens (HSH), mas hoje esse perfil mudou. Mulheres profissionais do sexo e homens hétero, por exemplo, passaram a buscar o medicamento à medida que a sociedade entendeu e aceitou que o HIV não é exclusivo da população LGBTQIA+”.
Segundo Spagnuolo, o diferencial do Centro vai além do método “porta aberta” de atendimento, proporcionando um atendimento humanizado e acolhedor, que busca entender a situação do paciente e deixá-lo decidir por si só se quer iniciar o uso da PrEP ou não, o que minimiza as chances de descontinuamento da medicação — que chegou a 39% entre 2018 e 2022, segundo levantamento do Painel PrEP, vinculado ao Ministério da Saúde.

A PrEP injetável
Aprovada pela Agência Nacional de Vigilância Sanitária (ANVISA) em 2023, a PrEP injetável, como o próprio nome indica, se difere da oral pela forma de aplicação. Enquanto o medicamento em comprimidos requer adesão diária para a manutenção de sua eficácia, a PrEP injetável utiliza uma abordagem de injeções de ação prolongada, isto é, as duas primeiras doses da droga têm um intervalo de um mês entre si, e as próximas, de dois meses.
Apesar da também alta eficácia da PrEP oral, esse longo intervalo de tempo entre uma dosagem e outra, proporcionado pela prática injetável, oferece significativa vantagem na profilaxia do HIV, como explica o coordenador de Educação Comunitária da Casa da Pesquisa e assessor de imprensa do CRT, Vinicius Francisco. “Um dos principais desafios da PrEP oral é a constância no tratamento, e a aplicação injetável pode ajudar muito aqueles que têm dificuldades em manter a rotina diária de medicações, além de oferecer maior discrição aos pacientes”
Ainda que aprovada, tanto pela Anvisa, quanto pela Food and Drug Administration (FDA) – agência reguladora dos Estados Unidos, responsável pela fiscalização de medicamentos – a PrEP injetável ainda não está disponível no Sistema Unitário de Saúde (SUS). “O cabotegravir injetável não está mais na fase de teste. Ela já tem sua segurança e eficácia comprovadas. O que estamos fazendo por agora, é levar o processo para frente, para que ela seja implementada no SUS o quanto antes”, conclui Frascisco.
Apesar da praticidade na medicação em via oral, o estudante comenta já ter experienciado enjôos leves após a ingestão. Quando Cunha iniciou a profilaxia, não conhecia a possibilidade da versão injetável, mais eficaz e quase sem efeitos colaterais: “Fiquei sabendo dela esses dias e fiquei interessado”, afirma, “Eu teria interesse em substituir, principalmente se ficar disponível pelo SUS.”
Desafios da divulgação da PreP
Embora o modelo de prevenção tenha se tornado política pública no Brasil em 2018, com a quebra da patente, grande parte da população do país sequer tem conhecimento da PreP. “O principal trabalho é levar essa informação para áreas periféricas”, relata o assessor do CTR-IST/aids.
De acordo com o Boletim Epidemiológico do governo federal, 61,7% dos óbitos por HIV/aids em 2022 foram entre pessoas negras. Francisco enfatiza que o direcionamento das campanhas de comunicação deve priorizar esta parcela. “Se há maior incidência de vítimas nesta população, a prevenção tem que chegar lá primeiro”.
Para além do recorte racial, o jornalista alerta também a importância de considerar a diversidade de comportamento sexual. “A ideia é entender a característica de cada pessoa sem nenhum tipo de moralismo ou julgamento. Como a nossa população usa de fato o preservativo?”. Um levantamento de 2019 do Instituto Brasileiro de Geografia e Estatística (IBGE) responde que o uso de preservativo entre pessoas de 13 a 17 anos, por exemplo, caiu de 72,5% para 59% do início ao final da última década no Brasil.
“Se houvesse uma adesão concreta, mais de 40 milhões de pessoas não estariam com HIV hoje. É preciso parar com a repetição midiática do uso preservativo como única prevenção de HIV, sendo que parte das pessoas não usam na prática”, aponta Francisco. Para ele, a resposta está na ampliação do acesso à informação, que perpassa a quebra do estigma em relação às pessoas infectadas. “Elas não podem ter medo de buscar ajuda”, conclui.
Acesso virtual à PrEP
Além dos atendimentos presenciais, o CTR-IST/aids desenvolveu um serviço de atendimento virtual para possíveis usuários da PrEP. Thiago Reis, psicólogo e criador da plataforma, explica o funcionamento desse serviço: “O paciente acessa o site, preenche os dados e anexa os exames necessários. Posteriormente, o médico revisa essas informações e toma as decisões necessárias, prescrevendo ou não a medicação.”

O psicólogo conta que esse serviço foi essencial durante a pandemia e mostrou ser uma ferramenta poderosa para manter a continuidade do tratamento e prevenção do HIV, ao permitir que os pacientes recebam a medicação e orientação necessária remotamente. Contudo, ele pontua que nem todos conseguem usufruir deste recurso. “O acesso online facilita a vida de pessoas com maior nível de escolaridade e acesso a aparelhos tecnológicos. Ainda precisamos trabalhar para democratizar a PrEP e as informações sobre prevenção às pessoas mais vulneráveis, justamente as que mais precisam.”
Principalmente entre jovens, a internet desempenha um papel crucial na disseminação de informações sobre a PrEP, permitindo que muitos aprendam sobre esse método de prevenção ao HIV. Pedro Cunha conta que foi a partir de uma movimentação na internet que ele ficou sabendo sobre o tema. “Eu ouvi falar sobre a PrEP porque sou muito fã do [cantor] Frank Ocean, e ele tinha feito uma campanha incentivando o uso de PrEP nos Estados Unidos”, afirma o estudante, que começou o uso dois anos após o projeto do artista.
Preocupação para além da HIV/aids
Em meio aos avanços na prevenção do HIV/aids por meio da PreP, a vigilância a outras ISTs permanece como preocupação, uma vez que a profilaxia é específica para o HIV. Números da Organização Mundial da Saúde (OMS) de 2019 estimam que cerca de 1 milhão de pessoas contraem ISTs curáveis por dia ao redor do globo. Clamídia, gonorreia e sífilis estão entre as principais doenças listadas pela entidade.
Desde a última década, o mundo passa por aumento de casos de sífilis. No Brasil, o número de notificações cresceu de 14,1 para 99,2 casos por 100 mil habitantes de 2012 a 2022, segundo dados divulgados pelo Ministério da Saúde. Somente em 2020, em função da subnotificação pela pandemia, a tendência de crescimento foi interrompida por um declínio na curva, que voltou a crescer nos anos seguintes.
Uma das explicações para este fato está associada à queda no uso de preservativos. Associada em grande parte ao risco de gravidez, o item é deixado de lado por muitos jovens em função da presença de outros métodos contraceptivos. “Algumas campanhas ainda conversam pouco com o público LGBTQIA+”, destaca Vinicius Francisco.
Para além da distribuição e incentivo ao uso do preservativo, outras estratégias de prevenção são pautadas pela OMS. A fim de interromper a cadeia de transmissão, o aumento na testagem é outra medida profilática amplamente defendida pela Organização. Em 2023, o governo brasileiro fez a aquisição de novos testes rápidos, capazes de identificar infecções por sífilis e HIV. O exame passou a ser ofertado neste ano pelo SUS e foi acompanhado de nota técnica do Ministério da Saúde, com orientações sobre o uso.
Antes dos testes, uma medida de proteção ainda mais elementar é a educação sexual, mal vista por setores da sociedade que associam à precocidade no início da atividade sexual. Um documento da Organização das Nações Unidas para a Educação, a Ciência e a Cultura (Unesco), no entanto, analisou programas educacionais e o resultado da pesquisa não apenas desmentiu as associações, mas também apontou uma redução de comportamentos sexuais de risco em 53% dos casos. Ao integrar essas estratégias, é possível avançar significativamente na prevenção e no controle das ISTs.



Faça um comentário